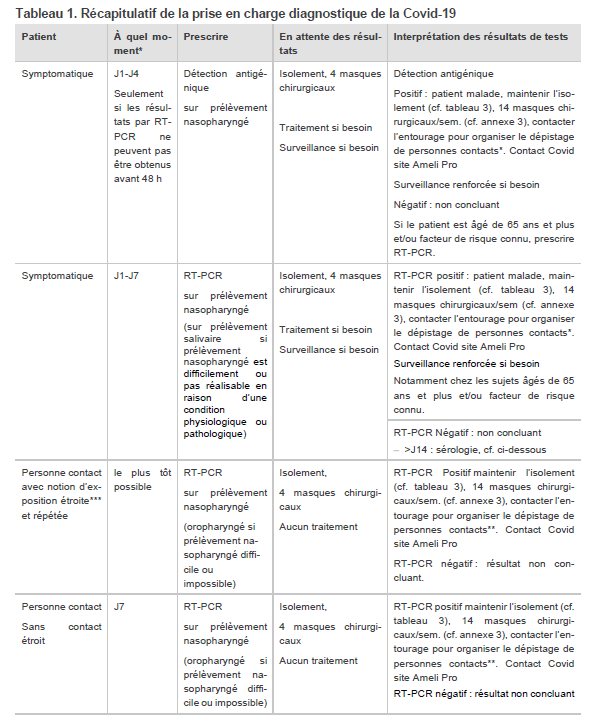
Mise à jour concernant la PRISE EN CHARGE DIAGNOSTIQUE COVID19 premier recours 051120, avec la place des différents tests diagnostics, chez les symptomatiques et les cas contacts, leur interprétation et la CAT adaptée à chaque situation.
Vous consultez actuellement : Recommandations
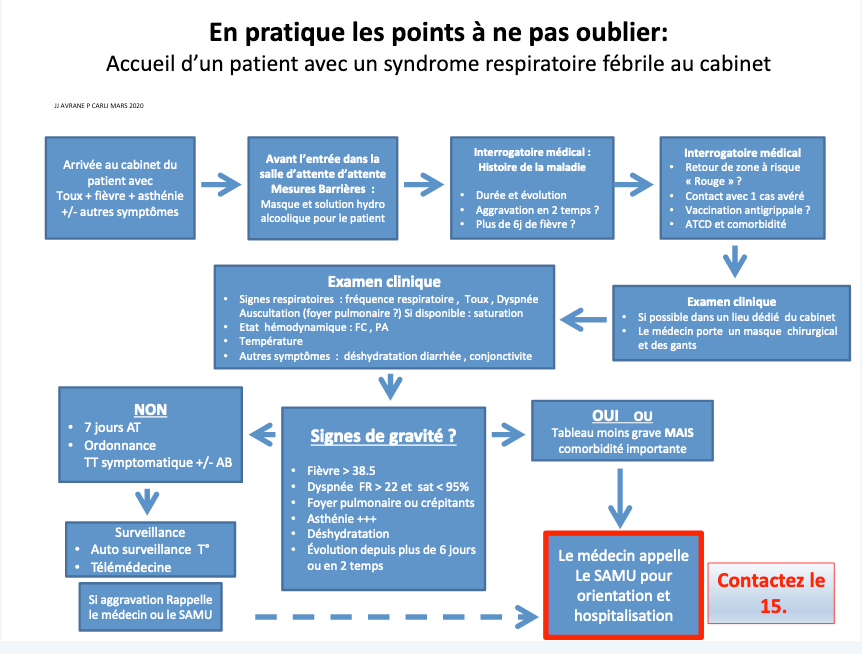
COVID19: Mémo CAT pour les ADULTES, dans le cas le plus fréquent
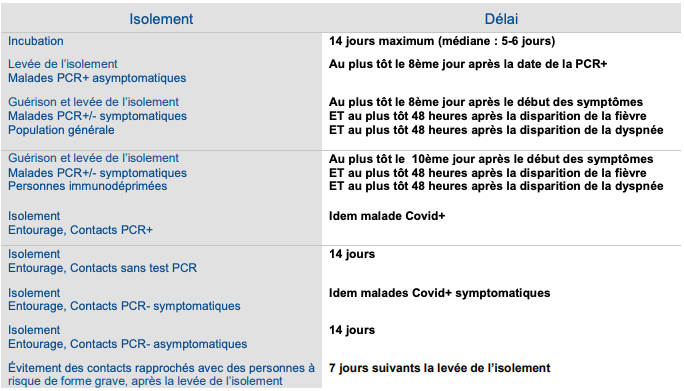
MEMO-ADULTES 15/09/20 (2 pages téléchargeable avec tableaux ) pour la CAT avec les adultes, réactualisé suivant l‘avis du Conseil Scientifique du 03/09/2020 qui dit : « …avec les outils dont on dispose aujourd’hui, «la transmission du Sars-CoV-2 à partir des personnes infectées est maximale entre 2 jours avant l’apparition des signes clinique et 5 jours après, et n’a été documentée que très exceptionnellement au-delà du 8e jour d’infection». De plus, «il n’y a pas de virus cultivable au-delà du 8e jour chez les patients confirmés présentant des formes ne nécessitant pas d’hospitalisation, même si de très faibles traces du virus restent détectables par RT-PCR au-delà du 8e jour».
Il propose, sur cette base, un isolement de 7 jours:
A partir du jour du début des symptômes pour les cas (symptomatiques) confirmés, sans attendre les résultats du test ;
A partir du jour du prélèvement positif pour les cas asymptomatiques ;
A partir du jour du contact avec un cas confirmé pour les personnes-contact, suivi d’un test diagnostique réalisé au 7e jour d’isolement, isolement qui sera poursuivi si le résultat du test est positif. »
Attention pour les cas contacts, il y a des subtilités en fonction de si le cas index est symptomatique ou pas, et s’il vit dans le même foyer ou pas…
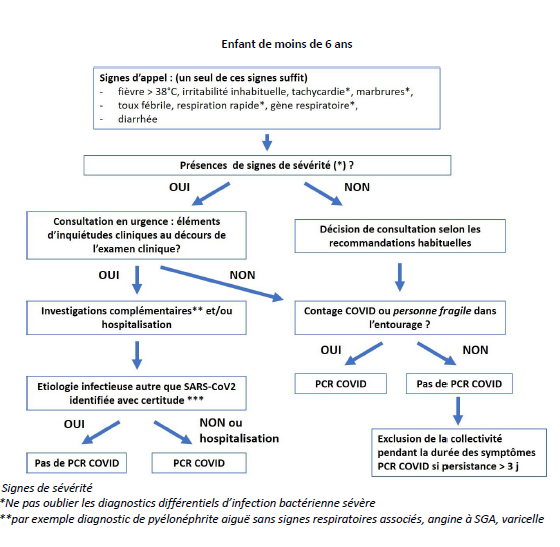
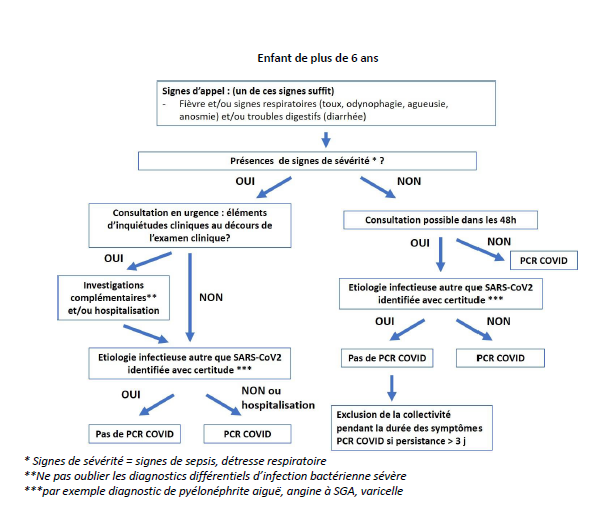
COVID19: Mémo CAT avec les enfants
MEMO-ENFANTS (1 page téléchargeable) pour la CAT chez les enfants (+ et – de 6 ans ), à partir des recommandations de la Société Française de Pédiatrie, réactualisées au 09/09/2020, après relecture attentive avec Dr DELSOL que je remercie, car il faut au moins être 2 pour comprendre toutes les subtilités...
COVID19: recommandations HAS de PEC en ville
1 ORIENTATION
– patients présentant des signes cliniques sans gravité (formes pauci-symptomatiques, formes avec pneumonies sans signes de gravité) : le suivi est réalisé en ville, et l’isolement du patient est recommandé au domicile du patient, sinon dans une structure dédiée (hôtel thérapeutique).
– patients nécessitant une prise en charge à l’hôpital, soit d’emblée, soit en cas d’aggravation après quelques jours
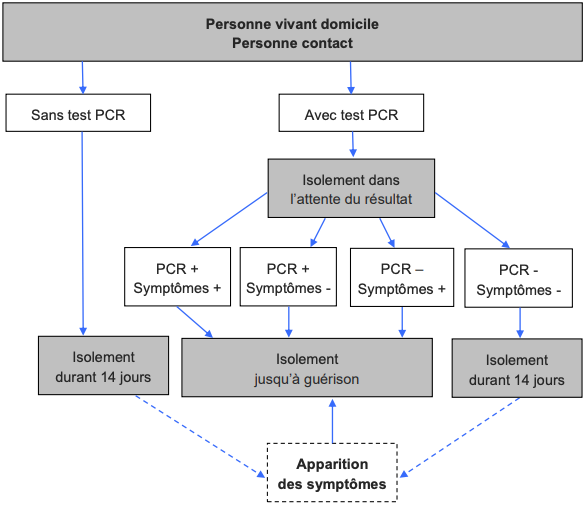
– sujets contact (dont les co-habitants) : test PCR et isolement recommandé.
Le diagnostic initial est réalisé sur des éléments cliniques et virologiques (PCR +), en sachant qu’une PCR négative n’élimine pas ce diagnostic.
– recherche des signes d’alerte et de comorbidités (risque respiratoire, cardiovasculaire, rénal, neurologique, cognitif, psychiatrique, musculosquelettique, métabolique et nutritionnel),
– environnement psychologique (autonomie) et familial (entourage et habitat).
|
Figure 1 – Signes d’alerte devant faire discuter l’appel au SAMU centre 15 ou une hospitalisation (HAS)
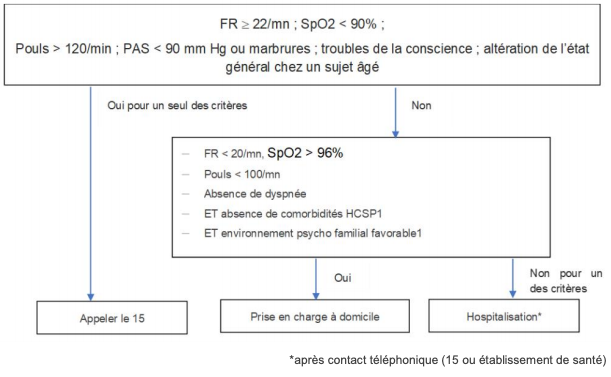
L’isolement est réalisé selon les modalités suivantes :
- information du patient et de son entourage sur les mesures de précaution vis-à-vis du SARS- CoV-2 : le patient reste dans sa chambre, toilettes et salle de bains idéalement séparées, repas pris dans la chambre ou une pièce séparée,
- maintien des mesures barrières, de la distanciation sociale : le patient porte un masque chirurgical lors des contacts avec les soignants,
- autosurveillance de la température 2 fois par jour et des signes respiratoires.
2- SURVEILLANCE
Pour les patients COVID-19 restant à leur domicile ou en structure dédiée, la HAS recommande un suivi régulier des symptômes, en particulier entre J6 et J12, période où le risque d’aggravation est plus important.
Une surveillance pluridisciplinaire, coordonnée par le médecin traitant, en présentiel ou à distance.
– monitoring des paramètres physiologiques au repos et à l’effort, en particulier respiratoires: fréquence respiratoire, saturation en oxygène, fréquence cardiaque et température
– dépister et prévenir les complications vitales (essentiellement cardiorespiratoires et thrombo-emboliques)
– évaluer les conséquences fonctionnelles.
Pour rappel: il n’existe pas à ce jour de traitement médicamenteux spécifique du COVID-19 ayant démontré son efficacité. Une antibioprophylaxie systématique n’est pas recommandée
3 REEDUCATION et READAPTATION
Si nécessaire pour une reprise progressive et contrôlée de la déambulation, des activités fonctionnelles habituelles, puis d’une activité physique, en respectant la dyspnée, la fatigabilité, et la tolérance des patients mono-déficients.
COVID19: infos utiles pour le MG
Je conseille particulièrement:
– les fiches pratiques COVID19 (partie médecine de ville) du site https://covid.com-scape.fr/
– les infos Précautions d’Hygiène CPias-3042020 résumées par le Centre d’Appui pour la Prévention des Infections Associées aux soins
– le site Coronaclic
COVID19: PEC en ville des patients symptomatiques
Notre nouvelle « bible » et guide pour la gestion des consultations à distance notamment covid19 prise en charge en ville version 04 04 20
COVID19: désinfection des oxymêtres
 Conseils d’un hygiéniste:
Conseils d’un hygiéniste:La prévention de la transmission par manuportage repose sur l’hygiène des mains:
– APRES utilisation: désinfection par essuyage avec produit virucide (lingette pré-imprégnée : regarder norme virucidie NF 14476 avec action < ou = à 15 minutes). A défaut, si le support n’est pas souillé de sang ou liquides biologiques , papier à usage unique et alcool à 70° .
Indispensable que vous et les patients symptômatiques portent un masque chirurgical.
L’hygiène des mains est primordiale, ne pas toucher son visage et limiter l’usage des gants aux soins à risque (contact sang et liquides biologiques).
COVID19: Conduite à tenir pour les médecins de ville
A lire : stratégie de gestion et d’utilisation des masques
Ce jour, passage officiel au stade 3 de l’épidémie pour la France (officieusement c’était déjà le cas pour certains départements métropolitains, et ce n’est pas encore évident chez nous mais ne le tardera pas…), avec la déclinaison des recommandations en médecine de ville:
– EVIDEMMENT lavage des mains entre chaque patient…
– ventilation des locaux, désinfection au moins quotidienne des surfaces (poignées, mobilier…) et matériels (téléphone, clavier, thermomètre, stéto…)
– port de masque toute la journée (a changer toutes les 3-4h si ni mouillé, ni souillé)
– pour l’examen des cas suspects : gants et idéalement des sur-blouses et des thermomètres sans contacts… autant dire qu’on est loin d’être équipés comme il faudrait… sans compter les masques pour les patients…
– pré-tri des patients avant même la salle d’attente, et aménagement de tranches horaires séparées réservées aux cas suspects
– prise en charge ambulatoire des cas sans signes de gravité
A lire la fiche de PEC ambulatoire avec notamment tous les conseils à donner
– prise en charge hospitalière pour les patients avec signes de gravité
– suivi par téléphone et /ou téléconsultation (risque d’aggravation autour de J8)
– traitement symptomatique: hydratation et comme antalgique/anti-apyrétique le PARACETAMOL, à la dose de 60 mg/kg/jour sans dépasser 3 g/jour chez les enfants, et 4 g/jour chez les adultes de plus de 60kg.
Les AINS et corticoïdes doivent être proscrits dans cette indication, comme dans beaucoup de viroses (notamment dengue) et infections ORL ou cutanées.
Pour plus de détails sur les présentations cliniques et les signes de gravité/aggravation: https://www.hcsp.fr/Explore.cgi/Telecharger?NomFichier=hcspa20200305_coviprisenchardescasconf.pdf
Enfin petits conseils pour vous protéger vous et votre entourage:
Mettez une blouse, changer la quotidiennement, et la laisser au cabinet de préférence. Enlever vos vêtements dans l’entrée ou le garage et mettez les vous-même dans la machine à laver.