La cellule de crise CHUG du 06/09 et la cellule de crise territoriale du 07/09 ont acté la fin de la priorisation de l’accès aux soins critiques selon les critères de médecine de catastrophe.
La procédure ci-dessous est donc abrogée et remplacée par le fonctionnement habituel.
Pour qu’on oublie cependant pas… parce que cela pourrait aussi encore nous servir… mais surtout parce qu’on apprend de ce qui ne nous tue pas…
RAPPEL de la PEC des COVID GRAVE en médécine de catastrophe :
patients avec signes de lutte, FR >30, Saturation<95%
https://www.karucovid.com/protocole/c/0/i/54363812/protocole-urgences-covid
« TRIAGE », en fonction de l’âge et des comorbidités associées.
Fiche reflexe priorisation à partir de la quelle est remplie la fiche LATA actuellement utilisée au CHU pour les décisions d’admission/refus en soins critiques ou réa
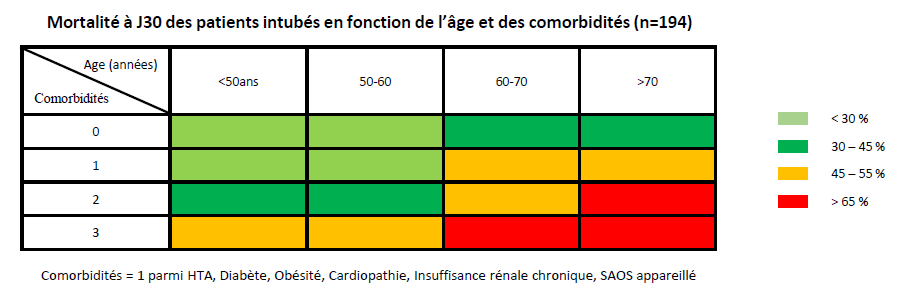
– le patient « VERT » jeune <50 ans, sans comorbidité, qui déssature de façon importante, et à qui il faut donner toutes les chances, pour lequel il faut appeler le 15, HOSPITALISER, et qui en cas d’aggravation sera accepté en réa
https://www.karucovid.com/protocoles-1/c/0/i/54749425/algorithme-oxygenation-optiflow
– le patient « ROUGE » >70 ans , avec plusieurs comorbidités (ex DNID, HTA, 120kg… et on en a beaucoup comme ça!), pour qui le 15 refusera le transport, et dans tous les cas d’emblée récusé pour la réa, et donc à prendre en charge A DOMICILE .
En fonction de la déssaturation et de l’état général vous pouvez organiser l’oxygénothérapie en ville (si vous arrivez à trouver un prestataire), et mettre en plus le protocole recommandé pour les patients oxygénorequérants avec surveillance par IDE à domicile
https://www.karucovid.com/protocoles-1/c/0/i/54748998/fiche-reflexe
et voir l’évolution à 48-72h.
A l’inverse si d’emblée détresse respiratoire, ou aggravation rapide (désaturation, signes de lutte), il faut organiser rapidement la prise en charge palliative; idéalement faire intervenir l’HAD qui installera la morphine et midazolam avec pousse seringue, sinon vous aider de la recommandation de prise en charge des détresses respiratoires asphyxiantes http://www.sfap.org/system/files/propositions_therapeutiques_dyspnee_asphyxie_covid_0.pdf , et notamment pages 1 à 4 avec les protocoles SCut ou percutané.
Petite astuce: Ayez sur vous du DUROGESIC 50 et 75, du SCOPODERM, et du VALIUM en gouttes , au moins pour commencer immédiatement.
Exemple pour une dame de 96 ans, algique d’emblée avec respiration abdominale paradoxale, j’ai sans trop d’espoir mis SOLUPRED 40, et CALCIPARINE, et commencé avec DUROGESIC 50 + VALIUM 15 gouttes matin et soir. Réévaluation toutes les 8-12 heures avec IDE, nécessité de majoration des doses d’antalgie (DUROGESIC 50 +25+50 et VALIUM passé à 20 gouttes toutes les 4 heures) , jusqu’à sédation (patiente inconsciente, disparition des signes de lutte), elle est décédé à H72 à la maison… la famille n’admettant toujours pas que c’est la COVID qui a provoqué le décès…
b) le patient « ORANGE » autour de 60 ans, avec +/- de comorbidités, que le 15 acceptera de prendre en charge, qui sera accepté en médecine COVID, si pas gérable en ville, mais qui s’il se dégrade ne sera pas prioritaire pour une admission en réa (fonction notamment de l’occupation des lits)… https://www.karucovid.com/page-lat/c/0/i/53590484/feuille-de-decision-d-admission-des-patients-en-unite-de-reanimation
et a qui il faut commencer sans tarder le protocole en ville , https://www.karucovid.com/protocoles-1/c/0/i/54748998/fiche-reflexe, avec surveillance par IDE, et réévaluer , en portant particulièrement attention aux dextro si diabétique.
Quand vous appelez le 15, voilà les infos qui comptent: Age, IMC, comorbidités, saturation AA, FR, signes de lutte, FC, date des 1ers signes, date du test +, traitement déjà entrepris (date début oxygène et corticothérapie)
Vous l’aurez compris, pour les patients qui arrivent en unité COVID, on regarde:
– age/IMC/comorbidité (le diabète pose problème car la corticothérapie crée ou aggrave les déséquilibres, sans compter les patients qui malades arrêtent de prendre leur traitement habituel…)
– le degré d’atteinte au scanner (sévère entre 50 et 75%), +/- association avec EP
– leur degré d’oxygénorequérance (jusqu’à 4l rassurant, au dessus de 9l préoccupant), et l’évolution des besoins
Exemple, on se méfie +++ du jeune de 22ans avec 145kg et 9l O2 , ou de la dame de 66 ans avec atteinte 75% qui nécessite 12l O2.
Et c’est comme ca que malheureusement on en vient pour Mme A 68 ans, HTA, DNID , IMC 28, qui sous O2 max (15l) au masque, depuis 12h, désature, puis présente des signes de lutte… à commencer puis titrer la morphine + midazolam jusqu’à sédation profonde, et décès…
Clairement on ne sauve pas tout le monde… entre pénurie d’oxygène, de transport, de places en médecine, en réa… de médecins, absents, ou qui ne font pas de visite… les appels qui se multiplient: les patients, les familles, le 15, le prestataire l’O2, les IDE… les journées qui s’allongent… et tous ceux après 18 mois, encore dans le déni… alors que les chiffres ne faiblissent pas…
Après la bataille, il restera les vaccinés, et on comptera les morts… et les soignants en souffrance auxquels je rappelle l’existence du numéro d’entraide gratuit, anonyme et qui répond 24h/24: 08 00 288 038.
Nous sommes certes mieux préparés qu’au début de la pandémie, avec plus de connaissance sur la maladie et sa prise en charge, et vaccinés!!! ce qui change tout!
Nous sortirons obligatoirement changés de cette crise, mais pouvons espérer que le dicton se vérifie « ce qui ne nous tue pas, nous rend plus fort »
Je partage également avec vous:
la prescription type O2 à domicile
et la prescription type surveillance IDE COVID
et la liste des prestataires en O2
Enfin en cas de décès:
Remplir 1) pneumopathie COVID hypoxémiante 2) COVID avec date 1ers signes pour l’intervalle 3) les comorbidites
Cocher : Obligation de mise en bière immédiate / Cercueil simple /Obstacle aux soins de conservation /Obstacle au don du corps à la science
https://www.karucovid.com/procedures-1/c/0/i/53448744/deces-procedure-covid
Pour la facturation: rappel concernant le forfait 100 euros
Source principale, alimentée par Dr Marc VALETTE (CHUG) https://www.karucovid.com/