Le bulletin 2019 est paru et disponible en ligne:
Bulletin 2019 CDOM Guadeloupe
Vous consultez actuellement : Utilitaires
COVID19: recommandations HAS de PEC en ville
1 ORIENTATION
– patients présentant des signes cliniques sans gravité (formes pauci-symptomatiques, formes avec pneumonies sans signes de gravité) : le suivi est réalisé en ville, et l’isolement du patient est recommandé au domicile du patient, sinon dans une structure dédiée (hôtel thérapeutique).
– patients nécessitant une prise en charge à l’hôpital, soit d’emblée, soit en cas d’aggravation après quelques jours
– sujets contact (dont les co-habitants) : test PCR et isolement recommandé.
Le diagnostic initial est réalisé sur des éléments cliniques et virologiques (PCR +), en sachant qu’une PCR négative n’élimine pas ce diagnostic.
– recherche des signes d’alerte et de comorbidités (risque respiratoire, cardiovasculaire, rénal, neurologique, cognitif, psychiatrique, musculosquelettique, métabolique et nutritionnel),
– environnement psychologique (autonomie) et familial (entourage et habitat).
|
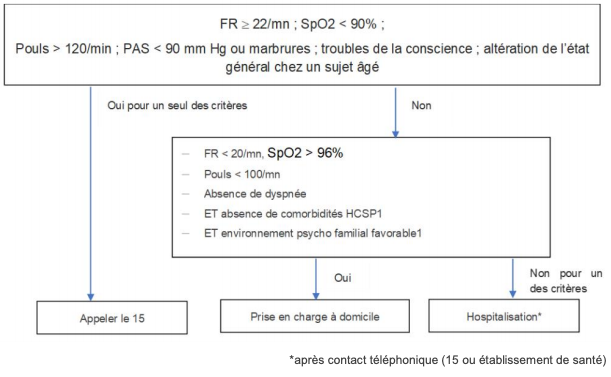
Figure 1 – Signes d’alerte devant faire discuter l’appel au SAMU centre 15 ou une hospitalisation (HAS)
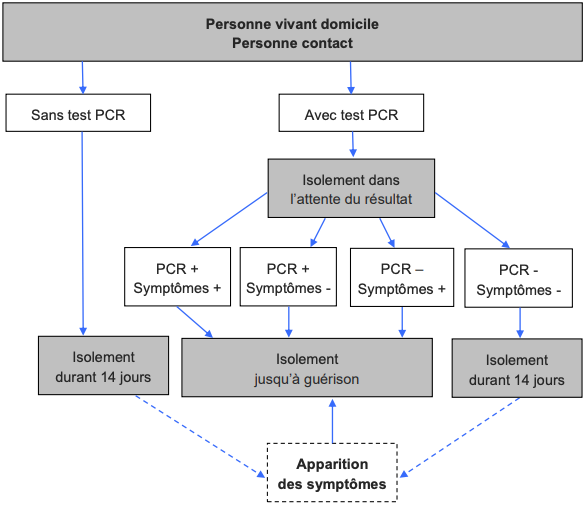
L’isolement est réalisé selon les modalités suivantes :
- information du patient et de son entourage sur les mesures de précaution vis-à-vis du SARS- CoV-2 : le patient reste dans sa chambre, toilettes et salle de bains idéalement séparées, repas pris dans la chambre ou une pièce séparée,
- maintien des mesures barrières, de la distanciation sociale : le patient porte un masque chirurgical lors des contacts avec les soignants,
- autosurveillance de la température 2 fois par jour et des signes respiratoires.
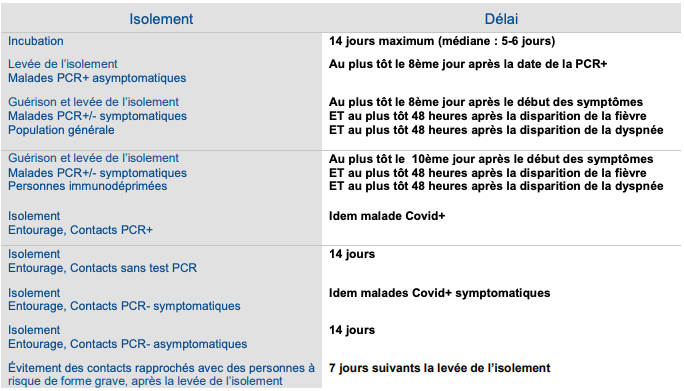
2- SURVEILLANCE
Pour les patients COVID-19 restant à leur domicile ou en structure dédiée, la HAS recommande un suivi régulier des symptômes, en particulier entre J6 et J12, période où le risque d’aggravation est plus important.
Une surveillance pluridisciplinaire, coordonnée par le médecin traitant, en présentiel ou à distance.
– monitoring des paramètres physiologiques au repos et à l’effort, en particulier respiratoires: fréquence respiratoire, saturation en oxygène, fréquence cardiaque et température
– dépister et prévenir les complications vitales (essentiellement cardiorespiratoires et thrombo-emboliques)
– évaluer les conséquences fonctionnelles.
Pour rappel: il n’existe pas à ce jour de traitement médicamenteux spécifique du COVID-19 ayant démontré son efficacité. Une antibioprophylaxie systématique n’est pas recommandée
3 REEDUCATION et READAPTATION
Si nécessaire pour une reprise progressive et contrôlée de la déambulation, des activités fonctionnelles habituelles, puis d’une activité physique, en respectant la dyspnée, la fatigabilité, et la tolérance des patients mono-déficients.
COVID19: Ré-organisation des cabinets
Quelques fiches qui regroupent les conseils et recommandations pour le cabinet: Hygiene en cabinet de médecine générale , et fiche organisation du cabinet sur Coronaclic
et pour la consultation: Organisation-cabinets ,et Précautions à prendre en consultation en raison du COVID-19 (CSMF)
pour vous guider dans les adaptations à mettre en place si ce n’est pas déja fait:
– Aération des locaux (15 minutes toutes les 3h nous dit-on; début, milieu et fin de journée parait déja bien)
– Désinfection (javel diluée ou solution virucide) des surfaces et matériels et notamment bureaux, chaises, claviers, souris, téléphones, stéthoscope, tensiomètre…
Un conseil: éliminer tout ce qui n’est pas utile sur vos bureaux cela vous fera gagner du temps! A faire de préférence le matin (ce qui donne la nuit précédente au virus pour déja se dégrader).
– Habillage: au minimum blouse (à changer tous les jours, en laissant au cabinet en fin de journée, plier à l’envers le matin, mettre dans un sac en plastique, puis mettre le lendemain ou en fin de semaine à la machine 30 minutes, 60°) + port du masque idéalement FFP2, sinon chirurgical.
– Pré-acceuil des patients (à l’extérieur): affiche type
Ce qui ne vous empêchera sans doute pas, en ouvrant, d’en trouver agglutinés… et de devoir leur apprendre à mettre le masque…
PS: Les tousseurs doivent absolument porter un masque.
Un conseil: faire ranger les téléphones inutiles et manipulés… et préparer la carte vitale
– SALLE D’ATTENTE si vous décidez de l’ouvrir… 4m2 par patient et 2m entre chaque chaise, sinon faire traverser la salle sans rien toucher, c’est vous qui ouvrez et fermez les portes.
PS: Les toilettes sont interdites au public.
– LE SECRÉTARIAT avec masque, et autant que possible sans contact direct avec les patients, a qui on demande surtout de gérer les appels téléphoniques, et les arrivées devant la porte.
– DANS LE BUREAU :
1 seule chaise (ça fait ça de moins à nettoyer après chaque passage),
sur la table une feuille de drap d’examen (qu’on change après chaque patient) pour la carte vitale: une pince a linge (ça marche très bien)
s’ils ont des résultats: ouverts sur la feuille de drap d’examen, c’est eux qui tournent les pages…
Désinfection du matériel médical utilisé (tensiomètre, le thermomètre, le stéthoscope…) entre chaque patient, et évidemment lavage et désinfection des mains.
– Le MENAGE habituel avec gants et masque.
Les poubelles sont à réunir dans des sacs plastiques fermés, à garder 24h puis jeter dans le circuit habituel.
EN CONCLUSION
Après la baisse d’activité ressentie comme « la marée qui se retire avant le tsunami », voici venir le déconfinement que chacun (patient et médecin) comprendra comme il veut… mais qui « ne signifie pas que la pandémie est finie, mais qu’il y a maintenant de la place en réa« .
J’écrivais fin mars « clairement pas dans les conditions habituelles d’exercice … nous allons nous adapter, apprendre et améliorer… mais sortons couvert! »
En attendant nous sommes restés à nos postes, et avons répondu au téléphone… nous nous sommes mis officiellement à la téléconsultation (et à la facturer), nous nous sommes équipés (en masques , en visière et lunettes, gel et solution hydro-alcoolique, saturomêtre…) par les moyens que nous avons trouvé…
Nous n’avons pas fini d’apprendre sur le virus et la pandémie… et nous devons plus que jamais en temps de crise de continuer à choisir nos sources et respecter les règles de notre profession
COVID19: infos utiles pour le MG
Je conseille particulièrement:
– les fiches pratiques COVID19 (partie médecine de ville) du site https://covid.com-scape.fr/
– les infos Précautions d’Hygiène CPias-3042020 résumées par le Centre d’Appui pour la Prévention des Infections Associées aux soins
– le site Coronaclic
COVID19: Synthèses des connaissances
2 synthèses intéressantes et documentées.
-synthese-covid19 04/04/20
– SARS-CoV-2 et Covid-19, 09/04/2020 avec des dispos notamment sur les tests sérologiques
COVID19: Soutien psychologique

COVID19 et confinement…près l’occasion de se mettre à la téléconsultation… une bonne raison de se (re)mettre à la méditation et/ou autohypnose pour gérer son stress et/ou apprendre en quelques minutes à nos patients à gérer le leur… et je pense notamment à nos patients COVID probables (diagnostic clinique) ou confirmés (test +), confinés et dyspnéiques…
Tous nous sortir, quelques minutes ou heures, de la « transe négative » chronique entretenue par les médias et réseaux qui sont aussi nos liens avec le monde…
A vous conseiller pour débuter:
1) l’application d’initiation « petit bambou » (plusieurs séances gratuites, pour les adultes comme les enfants)
2) les 9 séances du cycle « Le temps de méditer » de Christophe André
3) la chaine YouTube HAURA Hypnose de l’équipe d’Hypnose Auvergne
4) les « Hypnobulles.fr : bulles de ressources pour les soignants ». (podcast). Soutenu par l’Institut Milton Erickson de Rézé
5) des exercices faciles centrés sur:
LE SOUFFLE, et la « Cohérence cardiaque », facile à mettre en place, qui consistent à inspirer/expirer sur 5 secondes.
Pour les débutants, et ceux qui en pleine « tempête intérieure » ont besoin de guide; les applications gratuites type « Respirelax° » peuvent vous aider.
– INSTALLEZ vous CONFORTABLEMENT, en lotus ou pas…
fermez les yeux ou pas… mettez de la musique ou pas…
– INSPIREZ PROFONDÉMENT avec le nez
– SOUFFLEZ franchement par la bouche
Imaginez que vous faites sortir votre stress, pensez par exemple à des bougies à éteindre sur un gâteau d’anniversaire…
A faire 3 fois, puis
– INSPIREZ maintenant TRANQUILLEMENT par le nez sur 5 secondes
– EXPIREZ DOUCEMENT sur 5 secondes par la bouche, pensez à l’air qui rentre et qui sort en passant par vos narines, votre gorge… votre ventre et vos poumons qui se gonflent et dégonflent…mettez des odeurs, des couleurs, des sensations, des températures … qui vous vont … voyez le comme le flux et reflux des vagues sur la plage
A faire autant et aussi souvent que besoin...
+/- associé à la MÉTÉO INTÉRIEURE (observer le « temps qu’il fait » à l’intérieur de vous, juste observer la couleur du ciel, la température, le vent, les nuages, la pluie, le soleil, l’arc en ciel…éventuellement observer des changements…ou pas…)
LE LIEU SECURE: voyager vers un lieu refuge (réel ou imaginaire): comme une bulle, un cocon, un havre de paix…qui offre sécurité, confort, détente, bien être, calme, sérénité…
Exemples: prenez un tapis volant, des escaliers, une trotinette…pour vous rendre dans le jardin, la cabane, la bibliothèque… de vos rêves, (choisissez vos matériaux, mobilier, couleurs, lumière, odeurs…) et n’y laisser éventuellement entrer que ceux qui vous font du bien…promenez vous, détendez vous, lisez au livre au coin du feu…
LE SOUVENIR AGRÉABLE: revivre un moment heureux, une (petite ou grande) victoire, réussite… lieux, décor, son et lumières, personnes présentes, et leur regard bienveillant… faire des zooms sur images, augmenter le son et les sensations positives, qui se diffusent dans le corps
Exemples: pensez à un fou rire que vous avez eu, au jour où vous avez réussit le concours, à votre chien ou chat…
Pour mémoire; les 7 ETAPES entre le trauma et la résilience:
1 – Le choc : confrontation au réel de la mort –> anxiété, phobies, somatisation, anticipation, evitement, hypervigilance, insomnies…
2 – Le déni : refus de voir la réalité
3 – La colère et le marchandage (négociation), avec le sentiment d’injustice ;. culpabilité d’être en vie
4 – La tristesse, la dépression
5 – La résignation, le lâcher prise:
ce n’est pas être passif, ou abandonner mais tirer les leçons d’un événement.
c’est reconnaître son impuissance, admettre qu’on ne peut tout contrôler (le temps qu’il passe, la météo) et que le résultat final n’est pas entre nos mains.
ce n’est pas adapter les choses à ses propres désirs, mais prendre chaque jour comme il vient et l’apprécier pour ce qu’il nous donne (un toit sur notre tête, des amis…)
ce n’est pas regretter le passé, mais agir pour l’avenir.
c’est craindre moins et aller de l’avant.
6 – L’acceptation
7 – La reconstruction
Les FACTEURS AGGRAVANTS du trauma
– état émotionnel du moment (ex: dispute avant le deces d’un proche)
– la passivité, non-action (ex: passager arriere dans la voiture)
– l’absence de secours (abandon, non-assistance)
– l’agression par un proche, ou dans un lieu sécure, qui entraine une perte de confiance
– le 2eme trauma créé par un proche ou un tiers dans le déni,
ex « c’est pas grave » –> a l’inverse dire « je sais que ça fait mal, et je sais aussi que ça va aller mieux dans quelques jours, semaines… »
Les FACTEURS ATTÉNUANTS
– action (même inefficace), avoir essayer, fait tout ce qu’on pouvait…
– le secours porté a soi, ou a un autre (aide et action)
– catastrophe naturelle (incontrolable)
– agression extérieure (pas un proche, pas dans un lieu secure)
– tuteur de résilience, et écoute empathique: personne qui manifeste de l’empathie et de l’affection, s’intéresse prioritairement aux côtés positifs, laisse à l’autre la liberté de parler ou de se taire, entend la réalité du patient (qui n’est pas nécessairement la vérité…), respecte le parcours de résilience d’autrui (en essayant de projeter dans l’avenir), facilite l’estime de soi d’autrui, déculpabilise, évite les gentilles phrases qui font mal.« Je me mets à ta (votre) place »« Tout ça c’est du passé ; maintenant, il faut oublier » alors que le traumatisé est enfin arrivé à en parler… ne cherche pas à trouver de cause, redit le caractère normal, légitime des symptomes anxieux « tout trauma laisse une trace », essaie de changer la représentation des choses « la vie n’est pas ce qu’on a vécu, mais ce dont on se souvient, et comment on s’en souvient »
Exemple: remplacer l’image du tsunami par un cyclone qui arrive sur nous.
Les tsunamis suivent les tremblements de terre (événements imprévisibles), et ne nous offrent qu’une solutions: la fuite.
Or la fuite, en avion, bateau, voiture… n’a fait que transporter et repousser le problème.
Alors qu’une alerte (cyclonique ou sanitaire) nous donne le temps (+/- long) de nous organiser et nous confiner! Vous voyez les similitudes?
Par ailleurs nous avons alors tous (des professionnels de santé, aux commerces indispensables, en pensant par le « simple » citoyen ou malade qui suit les consignes) un rôle ACTIF à jouer, avant, pendant et après…
voir le pic, comme l’œil du cyclone, le début de la décroissance…
A l’image du masque à oxygène en cas de dépressurisation... si vous ne prenez pas soin (physiquement et/ou psychologiquement) de vous, vous ne pourrez aider personne… alors que la tempête va malheureusement durer plusieurs semaines, et faire beaucoup trop de dégâts…
Etre négatifs et ressasser ce qui aurait pu être fait différemment n’est pas constructif (non que je dise que certains devrons assumer leurs responsabilités dans la gestion de cette crise)… donc essayons d’être actifs, positifs et constructifs… solidaires et citoyens… KIMBE RAID, PA MOLI!
Enfin vous pouvez avoir accès à la cellule medico psychologique ( CUMP) sur la plateforme RIPOSTE COVID au 05 90 99 14 74 de 8-18h
A lire : Petit guide pratique du confiné
COVID19: PEC en ville des patients symptomatiques
Notre nouvelle « bible » et guide pour la gestion des consultations à distance notamment covid19 prise en charge en ville version 04 04 20