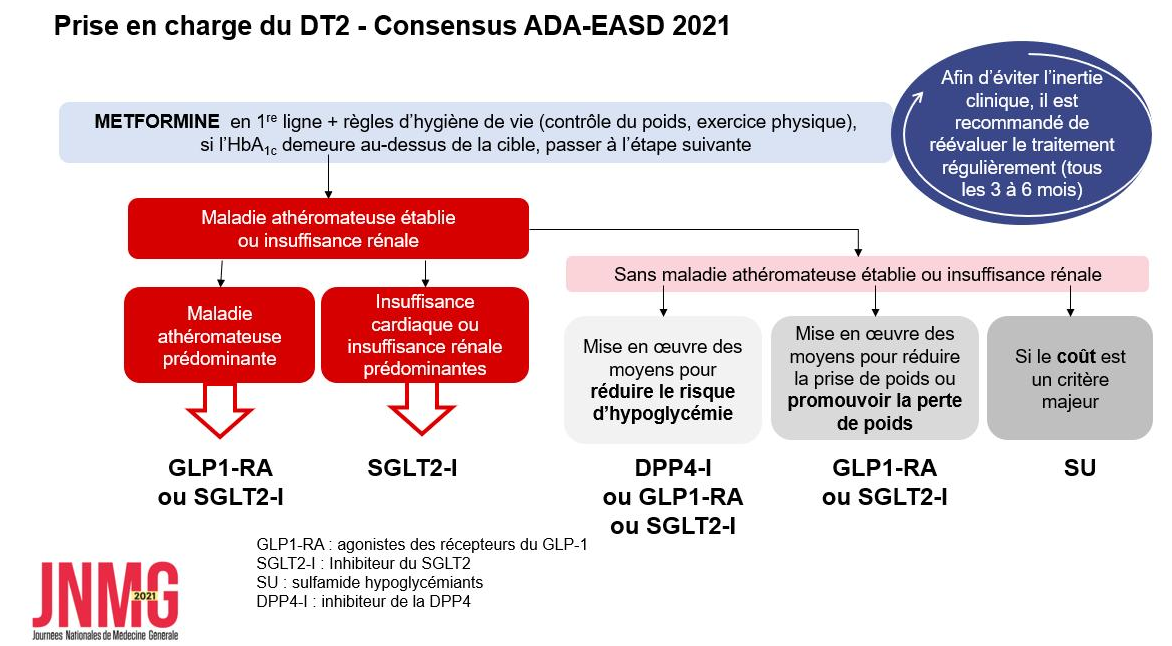
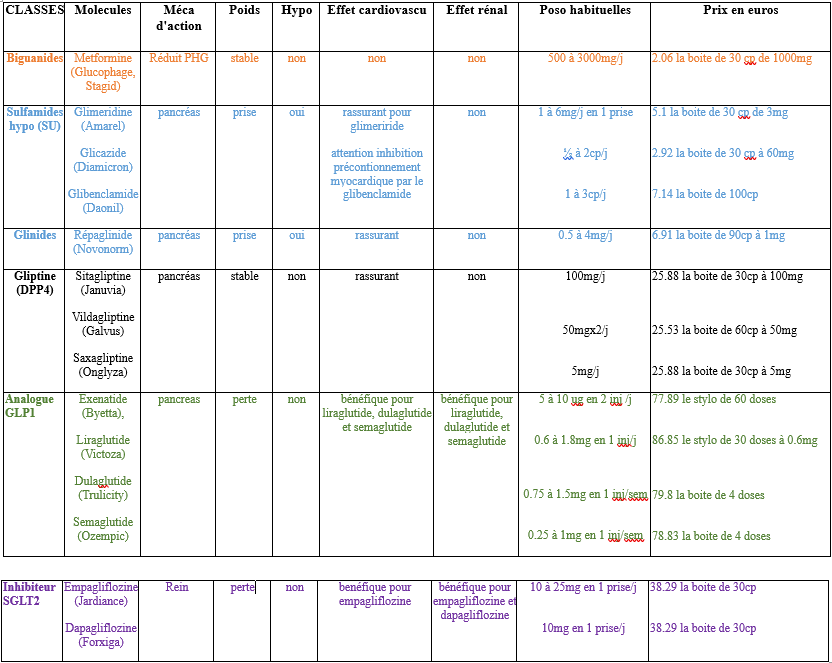
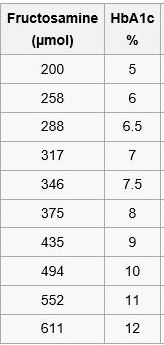
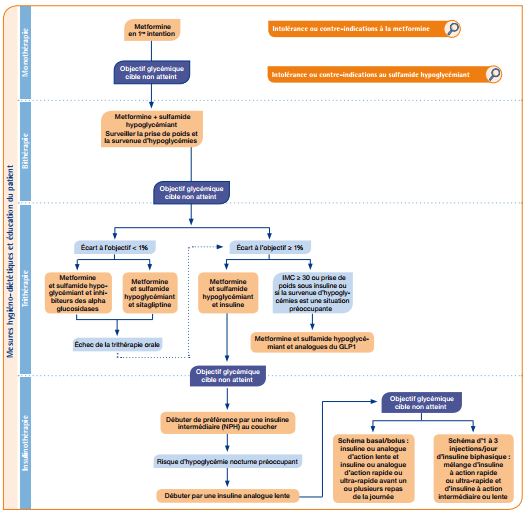
L’idée de cet article et de cette recherche biblio est venue de la constatation clinique de la non corrélation (sur plusieurs mesures), chez certains patients entre hémoglobine glyquée A1c (HbA1c) et glycémie à jeun.
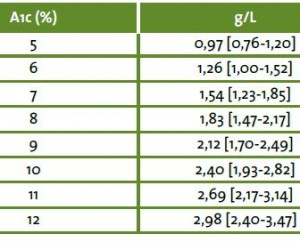
Le tableau ci-dessus issu de l’étude internationale ADAG, Nathan, 2008 portant sur des patients sélectionnés (75% caucasiens, 15% d’origine africaine, sans grossesse, ni anémie, ni hémoglobinopathie, ni traitement interférant avec le dosage), montre le large intervalle de confiance (95%) des variations inter-individuelles des moyennes glycémiques à partir de la valeur d’HbA1c.
Et l’article Les pièges de l’HbA1c du Dr A. WOJTUSCISZYN, du Département d’Endocrinologie, Diabète et Nutrition, Institut de Recherche en Biothérapie, Laboratoire de Thérapie Cellulaire du Diabète, au CHRU de MONTPELLIER, fait un point sur les limites de l’HbA1c, avec notamment:
– des variabilités inter-individuelles du processus de glycation de l’hémoglobine:
• les glycémies des 30 derniers jours étant responsables de 50 % de la valeur, contre 10% pour les taux entre 90 à 120 jours.
• l’existence de “glycateurs rapides » et d’autres « lents” qui pour une même glycémie moyenne, présenteront des taux d’HbA1c différents.
– la fréquence des situations cliniques (physiologiques ou pathologiques) qui faussent la mesure:
• l’ethnie est un facteur de variabilité des valeurs d’HbA1c, montré notamment dans les études Differences in A1C by race and ethnicity, DDP, Herman, 2007 (différences significative des taux d’HbA1c entre Caucasiens et Afro-Américains), Screening… with proposed A1C-based diagnostic criteria, Olson, 2010 (possible surestimation des diagnostics de diabète chez 1,8 % de la population noire américaine, contre 0,3 % de surestimation chez les “blancs” non hispaniques), et Racial Differences in the Relationship of Glucose Concentrations and Hemoglobin A1c Levels., 2017 juin.
• la présence d’hémoglobine anormale est source d’erreurs: la présence d’une hémoglobine foetale (HbF) majorant le résultat tandis qu’à l’inverse les hémoglobines S et C (fréquemment présentes dans les populations d’origine africaine) minorent le résultat.
En pratique on retiendra parmi:
Les situations qui surestiment le dosage de l’HbA1c:
– hypertriglycéridémie,
– insuffisance rénale/hyperurémie (Hb carbamylée),
– anémies et déficit en fer, vitamine b12, folates,
– splénectomie,
– abus d’opiacés, d’alcool ou d’acide acétylsalicylique (PH acide),
– hyperbilirubinémie,
– présence d’hémoglobine foetale (HbF),
– ethnie (Africain/Africain-Américain).
Les situations qui sous-estiment le dosage de l’HbA1c:
– vitamines C et E,
– maladie hépatique chronique,
– hémodialyse,
– hémolyse,
– transfusion sanguine,
– présence d’HbS et C,
– splénomégalie,
– médicaments : dapsone, antiviraux, interféron, fer, EPO…
– grossesse
Source: Article Les pièges de l’HbA1c du Dr A. WOJTUSCISZYN, du Département d’Endocrinologie, Diabète et Nutrition, Institut de Recherche en Biothérapie, Laboratoire de Thérapie Cellulaire du Diabète, au CHRU de MONTPELLIER.
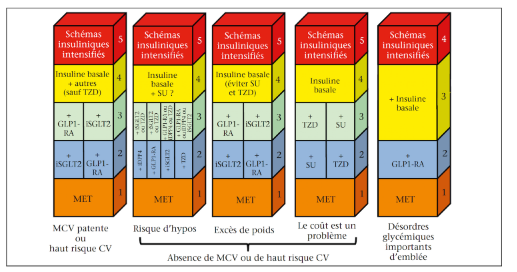 Et si on veut prendre en compte le nombre de prises et le cout :
Et si on veut prendre en compte le nombre de prises et le cout :